Borstkanker of mammacarcinoom is een vorm van kanker die uitgaat van het melkklierweefsel in de borst. Het is de meest voorkomende soort kanker bij vrouwen nl. 22 procent van alle kankers. Jaarlijks treft het wereldwijd ongeveer 1 miljoen vrouwen. In België en Nederland krijgt één op de negen vrouwen ooit borstkanker gedurende haar leven.
Met deze indicatoren wordt gepeild naar:
- hoe de diagnose wordt gesteld
- hoe borstkanker wordt behandeld
- de overleving bij behandelde patiënten
De resultaten gaan over patiënten die in de periode 2009 tot en met 2011 hun diagnose kregen. Op basis van die data werden de resultaten berekend in 2014.
Diagnose
Bepaling soort borstkanker
Vóór het starten van de behandeling is het belangrijk om de hormoongevoeligheid en de aanwezigheid van HER2-eiwit in de cellen van de tumor te bepalen. Twee derde van de borsttumoren is immers gevoelig aan hormonen. Dat betekent dat deze tumoren groeien door de aanwezigheid van hormonen, die van nature in het lichaam van een vrouw aanwezig zijn.
De twee belangrijkste vrouwelijke hormonen zijn oestrogeen en progesteron. In de cellen van een tumor zitten eiwitten, de zogenaamde receptoren, waaraan de hormonen zich kunnen vasthechten en waardoor de tumor gaat groeien. Verder kunnen er op het membraan van de tumorcellen bepaalde specifieke receptoren (bv. de HER2-receptor) voorkomen.
Om de hormoongevoeligheid en de aanwezigheid van HER2 te bepalen, wordt in borstweefsel onderzocht of deze receptoren aanwezig zijn in/op de cellen van de tumor. Dit bepaalt de behandeling, meer precies de beslissing over het al dan niet toedienen van chemotherapie, hormonale therapie of trastuzumab. Trastuzumab is een geneesmiddel dat zich hecht aan bepaalde eiwitten op de wand van de tumorcellen. Hierdoor kan de groei van de tumor gestopt worden.
Bij hoeveel procent van de patiënten met borstkanker werd de hormoongevoeligheid en/of HER2-status bepaald vóór het starten met chemotherapie, hormonale therapie of een behandeling met trastuzumab?
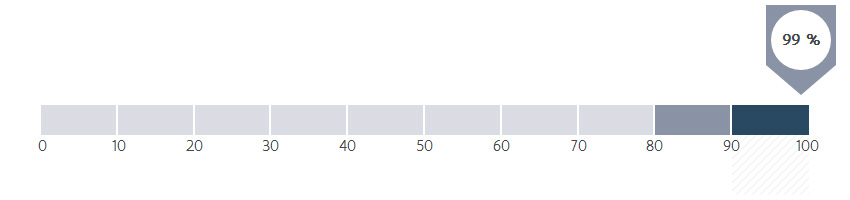
In het ZOL wordt bij 99,5 % van de borstkankerpatiënten de hormoonreceptoren van de kanker nagekeken. Dit betekent dat dit onderzoek steeds wordt uitgevoerd. Alleen in uitzonderlijke gevallen - afhankelijk van de patiënt of de omstandigheden - wordt dit niet uitgevoerd.
Weefseldiagnose
Er zijn verschillende types van borstkanker. Daarom is het belangrijk om voor de operatie het exacte type en de uitgebreidheid van de tumor te bepalen.
Om dat te bepalen, worden wat stukjes weefsel afgenomen van de tumor om deze te onderzoeken. Een juiste diagnose stellen, zorgt ervoor dat er een gerichte therapie kan worden opgestart, wat de correctheid van de behandeling en dus ook de overlevingskansen ten goede komt.
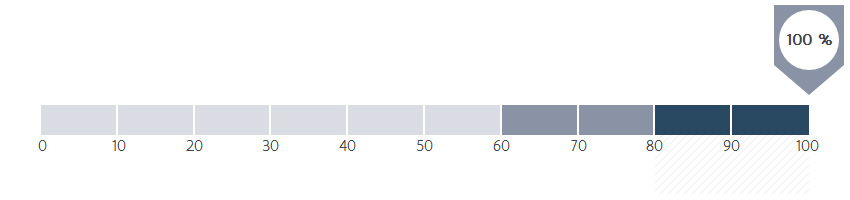
Bij hoeveel procent van de patiënten met borstkanker werd celonderzoek en/of weefselonderzoek van de tumor uitgevoerd vóór een borstoperatie?
Voor een optimale behandeling van borstkanker is het nodig de uitgebreidheid en de kenmerken van de tumor te bepalen. De histologische bevestiging van de diagnose van borstkanker op basis van een biopsie, is een voorwaarde om een behandeling bij borstkanker op te starten. Het gebeurt zelden dat patiënten een biopsie weigeren of een uitzichtloze medische toestand verdere exploratie van het klinische vermoeden van borstkanker zinloos maakt.
In het ZOL wordt daarom bij 100 % van de borstkankerpatiënten een biopsie van het letsel genomen en onderzocht alvorens een behandeling wordt opgestart.
Mammografie of borstechografie binnen 3 maanden
Tijdens een mammografie wordt een afbeelding gemaakt van de borstklier met röntgenstralen. Mammografie blijft één van de belangrijkste middelen om een knobbel in de borst of andere tekens van een mogelijke borstaandoening te onderzoeken. Een echografie is een onderzoekstechniek die gebruik maakt van niet-hoorbare geluidsgolven om weefselstructuren in beeld te brengen.
Het is sterk aan te bevelen om vóór de borstoperatie een mammografie en/of een borstechografie uit te voeren om de uitgebreidheid en de kenmerken van de tumor te bepalen. Dit is noodzakelijk om correct in te schatten welk borstweefsel moet worden weggenomen en om een weefselonderzoek te plannen.
Bij hoeveel procent van de patiënten werd in een vroeg stadium (cStadium I, II of III) van borstkanker een mammografie en/of een borstechografie uitgevoerd binnen de 3 maanden vóór een borstoperatie?
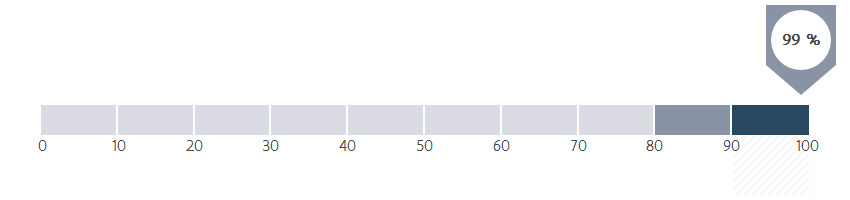
In het ZOL worden bij 99,4 % van de borstkankerpatiënten een mammografie en echografie van de borsten uitgevoerd als deel van de diagnose en oppuntstelling. Dit betekent dat deze onderzoeken in principe steeds worden uitgevoerd. Alleen in uitzonderlijke gevallen - afhankelijk van de patiënt of de omstandigheden - wordt aanvankelijk eerst een MRI-onderzoek uitgevoerd (bvb patiënten met een genetische voorbeschikking tot borstkanker). Bij deze patiënten is een echografie en/of mammografie overbodig.
Multidisciplinair overleg
Tijdens een “multidisciplinair oncologisch consult” (MOC-overleg) bespreken specialisten van verschillende disciplines (vb. chirurg, medisch oncologen, radiotherapeut-oncoloog) samen ieder patiëntendossier. Het tijdig gezamenlijk bespreken van patiëntendossiers draagt bij tot een correcte diagnose en tot het beste behandelplan voor iedere patiënt. Voor deze indicator kijken we na of er een MOC-overleg heeft plaatsgevonden 1 maand vóór tot en met 2 maanden na de diagnose.
Hoeveel procent van de patiënten werd besproken tijdens een overleg van specialisten uit verschillende disciplines?
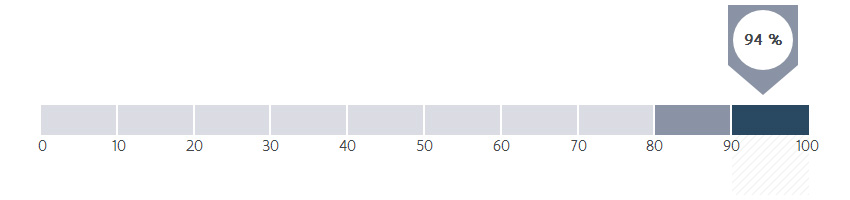
Alle met borstkanker gediagnosticeerde patiënten worden sinds 2000 multidisciplinair besproken in het ZOL. Iedereen beschouwt dit als de hoeksteen van een kwalitatief hoogstaande behandeling. Patiënten die een borstkanker vertonen zowel in de linker- als de rechterborst worden in de statistieken slechts 1x geregistreerd waardoor er slechts 94,12 % van de patiënten geregistreerd worden binnen de MOC registratie van de overheid. Maar voor 100% van de borstkankers wordt er multidisciplinair overleg gepleegd.
Behandeling
Borstsparende ingreep
Als borstkanker tijdig (= in een vroeg stadium (cStadium I of II)) wordt ontdekt, wordt waar mogelijk de voorkeur gegeven aan een borstsparende ingreep (= tumorectomie) gevolgd door radiotherapie (= bestraling). De kansen op overleving zijn dan immers even goed als bij een volledige borstamputatie (= mastectomie).
Hoeveel procent van de patiënten met borstkanker in een vroeg stadium (cStadium I en II) kreeg een borstsparende ingreep (= tumorectomie)?
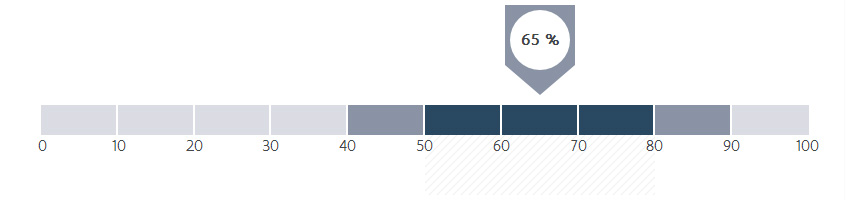
In principe wordt in ZOL de voorkeur gegeven aan een borstsparende ingreep bij de behandeling van borstkanker.
De voorwaardes hierbij zijn :
- het moet oncologisch verantwoord zijn (d.w.z. voldoende vrije chirurgische marge rond de kwaadaardige tumor moet bekomen worden);
- het resultaat dient esthetisch aanvaardbaar te zijn. Bij klein volume borsten is dit laatste bijvoorbeeld niet altijd haalbaar. Borstsparende heelkunde is daarom niet de juiste behandeling voor een bepaalde groep van patiënten.
Dit is de verklaring waarom er in het ZOL voor 64,7% van de patiënten een borstsparende ingreep wordt uitgevoerd. Het verklaart ook waarom de streefwaarde tussen 50 – 80% ligt.
Radiotherapie na borstsparende ingreep
Na een borstsparende ingreep (= tumorectomie) is aanvullende radiotherapie (= bestraling) aan te bevelen, omdat dit de kans op herval aanzienlijk beperkt. Wetenschappelijk onderzoek toont aan dat er geen verschil is tussen de kans op genezing bij een volledige borstamputatie (= mastectomie) ten opzichte van een borstsparende operatie gevolgd door radiotherapie.
Hoeveel procent van de patiënten kreeg radiotherapie (=bestraling) na een borstsparende operatie (= tumorectomie)?
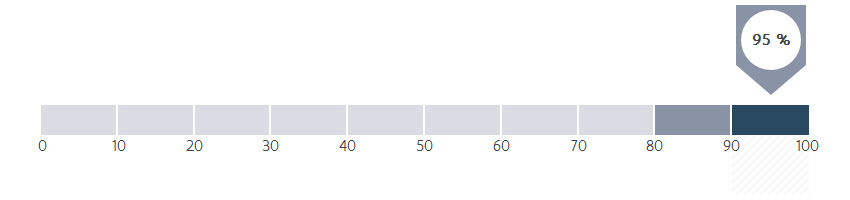
Radiotherapie is niet aangewezen bij alle patiënten. Bij een aantal patiënten is de operatie op zichzelf voldoende om een goede prognose veilig te stellen.
In ZOL wordt 95,1 % van de borstkankerpatiënten na een borstsparende ingreep nabehandeld met radiotherapie.
Chemo- of hormonale therapie bij patiënten met uitgezaaide borstkanker
Bij patiënten waarbij uitzaaiingen (= metastasen) werden ontdekt, kunnen chemo- en/of hormonale therapie niet alleen het comfort (= levenskwaliteit) van de patiënt verbeteren, maar ook de overlevingsduur verhogen. Of een patiënt in aanmerking komt voor zo’n behandeling, is onder meer afhankelijk van zijn gezondheidstoestand en voorkeur, maar ook van het verloop van de ziekte (bv. volgens experten is het aangewezen om bij agressieve of snelgroeiende tumoren chemotherapie toe te dienen).
Hoeveel procent van de patiënten met een uitgezaaide borstkanker kreeg chemo- of hormonale therapie? Hierbij moet er rekening mee gehouden worden dat het om kleine aantallen gaat.
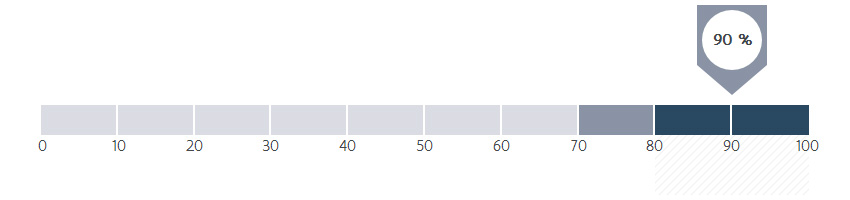
Indien de levenskwaliteit of levensduur niet verbeterd of verlengd kan worden door chemotherapie of hormonale therapie wordt er afgezien van deze behandeling. Iedere patiënt wordt steeds individueel bekeken en een persoonlijk behandelplan wordt opgesteld. Hierdoor kan de beste zorg geleverd worden, op maat van elke patiënt, volgens de best beschikbare en bewezen behandelingsmethode.
Overleving
Geobserveerde vijfjaarsoverleving
Deze indicator geeft een beeld van de kans dat borstkankerpatiënten nog in leven zijn 5 jaar na hun diagnose, ongeacht de doodsoorzaak.
De overleving van borstkankerpatiënten hangt namelijk niet alleen af van kankergerelateerde factoren zoals de uitgebreidheid van de tumor, maar ook van de leeftijd van de patiënt of van andere mogelijke doodsoorzaken (zoals een andere ziekte, een ongeval, enz.). Verder kan ook de sociale status van een patiënt een rol spelen.
Door de vele andere beïnvloedende factoren, kan men op basis van dit cijfer geen correcte vergelijking maken over de borstkankerbehandelingen tussen de ziekenhuizen onderling. Deze indicator is daarom louter informatief en zegt op zich niet zoveel. De indicator moet u samen bekijken met de indicatoren over de geobserveerde vijfjaarsoverleving gecorrigeerd voor leeftijd en stadium en de relatieve overleving.
Hoeveel procent van de patiënten is nog in leven vijf jaar na het vaststellen van borstkanker? Het gaat om een schatting. Bij deze indicator tellen alle doodsoorzaken mee (niet alleen kanker). Bekijk deze samen met de andere indicatoren over overleving.
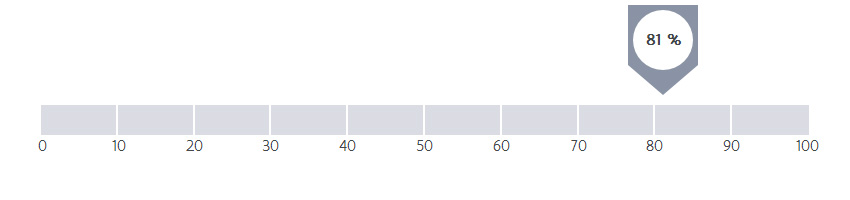
De geobserveerde vijfjaarsoverleving geeft het aantal patiënten weer, gediagnosticeerd met borstkanker, die na 5 jaar nog in leven zijn. 81 % van de in het ZOL behandelde patiënten met borstkanker zijn nog in leven na 5 jaar. Dit cijfer wordt tevens beïnvloed door het patiëntenprofiel (algemene gezondheid, stadium van de ziekte bij diagnose, ...)
Geobserveerde vijfjaarsoverleving gecorrigeerd
De kans dat patiënten vijf jaar na het vaststellen van borstkanker nog leven, hangt in belangrijke mate af van de leeftijd van de patiënt en het stadium van de ziekte (= de uitgebreidheid van de tumor).
Het is belangrijk om deze twee factoren in rekening te brengen bij de vergelijking van overlevingscijfers tussen ziekenhuizen. Indien het ene ziekenhuis gemiddeld gezien oudere patiënten en/of meer gevorderde borstkankers behandelt dan een ander ziekenhuis, dan is het te verwachten dat de overlevingskans in het eerste ziekenhuis lager ligt dan in het tweede. Zonder deze verschillen tussen ziekenhuizen in rekening te brengen, kan geen eerlijke vergelijking tussen de ziekenhuizen worden uitgevoerd.
Wel dient opgemerkt te worden dat het onmogelijk is om te corrigeren voor alle factoren die van belang kunnen zijn in de overleving, aangezien deze informatie simpelweg niet allemaal voorhanden is (bv. de sociale status van de patiënt). Verder wordt in deze indicator rekening gehouden met alle doodsoorzaken en niet enkel met deze ten gevolge van de borstkanker zelf. Daarom is het ook belangrijk om naar de indicator over de relatieve overleving te kijken.
Hoeveel procent van de patiënten is nog in leven vijf jaar na het vaststellen van borstkanker, rekening houdend met de leeftijd van de patiënt en de uitgebreidheid van de tumor? Het gaat om een schatting. Bij deze indicator tellen alle doodsoorzaken mee (niet alleen kanker). Bekijk deze samen met de andere indicatoren over overleving.
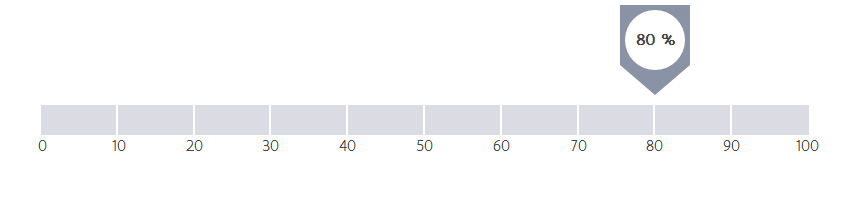
De globale overleving wordt sterk beïnvloed door de leeftijd en de graad van verspreiding van de ziekte bij diagnose. In ZOL zijn 80,2 % van de patiënten met borstkanker nog in leven na 5 jaar, rekening houdend met leeftijd en graad van verspreiding van de ziekte. De cijfers in ZOL zijn uitstekend voor de behandeling van borstkanker.
De overleving wordt ook nog beïnvloed door andere factoren dan leeftijd en stadium. Met deze correctie wordt geen rekening gehouden waardoor het moeilijk is om ziekenhuizen met elkaar te vergelijken en waardoor minimale afwijkingen statistisch niet relevant zijn.
Relatieve vijfjaarsoverleving
Het overlijden van patiënten in de periode van vijf jaar na het vaststellen van borstkanker kan het gevolg zijn van de borstkanker, maar ook van andere oorzaken, zoals een andere ziekte, een ongeval, enz.
Deze indicator geeft een schatting van de overleving indien de kanker de enige mogelijke doodsoorzaak is. De indicator vergelijkt daarvoor de vijfjaarsoverleving van twee groepen met elkaar: de vijfjaarsoverleving van patiënten met borstkanker en de vijfjaarsoverleving van een groep mensen uit de algemene bevolking met dezelfde eigenschappen (leeftijd, geslacht, regio, kalenderjaar).
Hoeveel procent van de patiënten is nog in leven vijf jaar na het vaststellen van borstkanker, als we enkel kanker als doodsoorzaak nemen? Het gaat om een schatting. Bekijk deze samen met de andere indicatoren over overleving.
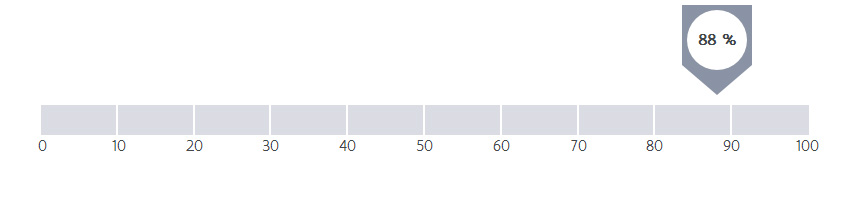
De relatieve overleving van borstkankerpatiënten is in het ZOL 88,2 %.
Dit betekent dat slechts 1 patiënt op 10 bij wie een borstcarcinoom wordt vastgesteld, binnen de 5 jaar zal overlijden ten gevolge van de ziekte.
Dit cijfer kan verbeteren door vroegere diagnose bij meer mensen via bevolkingsonderzoek en nieuwe medicatie tegen borstkanker.