Medicamenteuze of farmacologische therapie
Het vinden van de juiste medicatie voor elke patiënt, met afweging van de effecten en neveneffecten kan soms een zoektocht zijn. Probeer daarom als patiënt de voorgeschreven medicatie zo strikt en correct mogelijk in te nemen. De arts kan, naargelang het effect/neveneffect dat u beschrijft, evalueren of de dosis kan verhoogd worden of eventueel andere medicatie voorstellen.
Soorten pijnmedicatie
De volgende informatie over pijnmedicatie en aanverwante medicatie is louter informatief. Voor alle vragen over of problemen met medicatie moet u zich wenden tot uw behandelend (huis)arts.
BELANGRIJK
- Start nooit medicatie op eigen initiatief!
- Wijzig nooit de voorgeschreven hoeveelheid op eigen initiatief!
- Combineer nooit medicatie op eigen initiatief!
Pijnmedicatie is slechts één van de verschillende behandelingsmogelijkheden voor chronische pijn! Pijnmedicatie is geen doel op zich. Het is één van de mogelijkheden om de pijn draaglijker te maken en om het comfort te verhogen. Er moet steeds een goed evenwicht zijn tussen de effecten (pijnvermindering) en neveneffecten (bijwerkingen) van de behandeling.
Ook oefentherapie, omgaan met de pijn en interventionele therapie kunnen bijdragen tot een betere levenskwaliteit (zie ‘Behandelingen’).
De medicatie die gebruikt kan worden bij pijnbestrijding kunnen we indelen in 3 grote groepen, volgens het trappenmodel van de Wereldgezondheidsorganisatie of WHO.
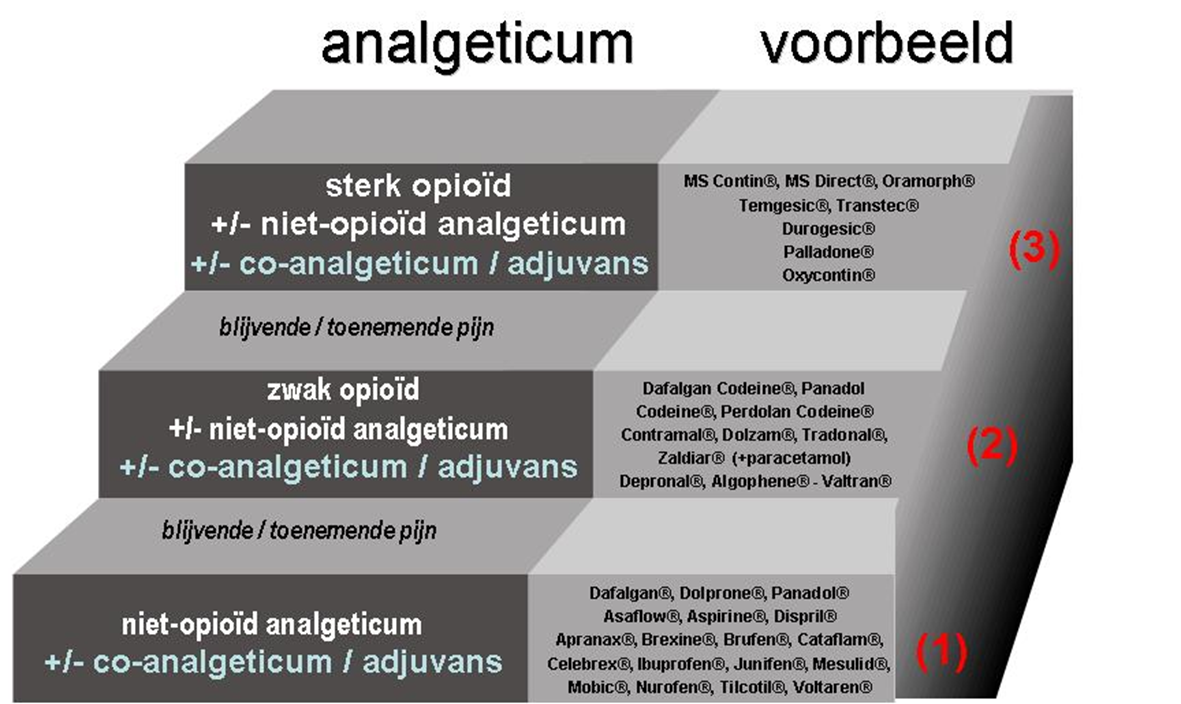
- Trap 1: niet-opioïde analgetica of lichte ‘alledaagse’ pijnstillers tegen lichte pijn.
- Trap 2: zwakke opioïde analgetica of sterker werkende pijnstillers tegen hevigere pijn.
- Trap 3: sterke opioïde analgetica of sterk werkende pijnstillers tegen de hevigste pijn.
Belangrijk om te weten is dat bepaalde combinaties uit deze trappen elkaar tegenwerken, terwijl andere combinaties elkaars werking juist versterken. Het combineren van de medicatie is een taak van de arts.
Combineer nooit zelf bepaalde medicatie; dit kan zelfs gevaarlijk en levensbedreigend zijn!
Naast deze pijnstillers kunnen er nog co-analgetica gebruikt worden. Hierbij worden deze producten dan niet gebruikt voor hun oorspronkelijk doel, nl. voor depressies of epilepsie, maar wel omwille van het positief effect dat ze kunnen hebben op de pijngeleiding naar de hersenen.
Ook corticoïden en spierverslappers horen hier thuis.
Verder kan er ook ondersteunende medicatie voorgeschreven worden met als doel de bijwerkingen die pijnstillers en co-analgetica met zich meebrengen te verminderen (o.a. voor misselijkheid, moeilijke stoelgang…).
Problemen bij het opstarten, stoppen, aanpassen van medicatie
Problemen bij het opstarten van nieuwe medicatie
Bepaalde medicatie kan bij het opstarten mogelijke bijwerkingen veroorzaken (maaglast, duizeligheid, sufheid, slaperig, zweten,…) die meestal na 7 tot 10 dagen verdwijnen. Probeer toch, zo de bijwerkingen niet te heftig zijn, de behandeling verder te zetten gedurende een langere periode, zeker als de medicatie een goed effect heeft op het pijnprobleem. Uw arts kan om deze moeilijke periode te overbruggen eventueel adjuvante medicatie voorschrijven.
Belangrijk is ook om het effect van de medicatie op het juiste moment te evalueren. Pijnmedicatie zal na 2 à 3 dagen al een maximum effect geven terwijl het effect bij de co-analgetica (anti-epileptica, antidepressiva) pas na een 3-tal weken zal merkbaar zijn. Het is dus normaal dat u in de loop van de eerste weken weinig verandering ervaart in het klachtenpatroon. Deze medicatie heeft nl. langer tijd nodig om op het lichaam in te werken. Indien deze medicatie te vroeg gestopt wordt is het een misschien een gemiste kans om eventueel toch tot pijnvermindering te komen.
Problemen bij het stoppen van medicatie
Sommige medicatie geeft gewenning. Dit wil zeggen dat als u plots stopt met medicatie u ontwenningsverschijnselen kan vertonen. Om die reden is het belangrijk om een afbouwschema met uw (huis)arts af te spreken zodat u veilig met de medicatie kan stoppen, indien dit wenselijk of nodig zou zijn.
Problemen bij het aanpassen van reeds gebruikte medicatie
Net zoals bij het opstarten van medicatie kan het verhogen van de dosis neveneffecten teweegbrengen. Meestal zijn deze minder uitgesproken en verdwijnen ook na maximum 7 tot 10 dagen. Ook hier is volhouden de boodschap.
Basisprincipes voor correct medicatiegebruik
Opvolgen van het behandelingsvoorschrift van de (huis)arts:
- de voorgeschreven medicatie
- de juiste hoeveelheid/dosis
- klokvast (op het juiste tijdstip)
- volgens het voedingsvoorschrift
- Klokvast en systematisch innemen van medicatie, zoals voorgeschreven, ook al is er op dat moment minder of geen pijn. Het is de bedoeling dat er steeds een minimum hoeveelheid van het werkzaam bestanddeel van de medicatie in het bloed zit om goede pijnstilling te hebben. Patiënten die systematisch de medicatie innemen hebben een betere pijnstilling en nemen minder product dan patiënten die wachten tot de pijn ondraaglijk is.
- Een dubbel voorschrift of escapemedicatie
Omdat chronische pijn een verloop heeft met pieken en dalen kan het zijn dat de onderhoudsmedicatie, die u dagelijks neemt, op sommige momenten niet voldoende is. De onderhoudsmedicatie is meestal een ‘retard’-vorm, die door de vertraagde opname in het lichaam een langwerkend effect heeft, maar ook wel te traag werkt om als escapemedicatie te dienen. Het kan zinvol zijn om voor deze momenten medicatie te voorzien die u extra kan innemen als de pijn toch eens heviger wordt. Meestal zijn dit snelwerkende pijnstillers. - Controleer het effect van uw medicatie op het juiste tijdstip
Zoals eerder beschreven wordt het optimaal effect van de medicatie, bij het opstarten of aanpassen, pas duidelijk na een periode van 3 dagen tot 3 weken, afhankelijk van het product dat voorgeschreven werd. Snelwerkende ‘escape’-medicatie zal na een half uurtje werkzaam zijn, ‘retard’-vormen pas na 4 tot 5 uur. - Experimenteer niet zelf met medicatie
Volg strikt het behandelingsvoorschrift van de arts en pas niet zelf de dosis, de hoeveelheid of het aantal innamen per dag aan. Wissel ook zelf niet regelmatig van medicatie omdat u denkt dat de werking ervan beter is! Het heeft ook geen zin om uw medicatie zelf te verminderen of te stoppen omdat u angst hebt voor verslaving. Patiënten met chronische pijn nemen de medicatie niet omdat ze verslaafd zijn maar omdat ze pijn hebben. - Gebruik bij het opstarten of aanpassen van de medicatie adjuvante medicatie om de nevenwerkingen te bestrijden. Vraag dit aan uw arts.
Inhoudsverantwoordelijke:
Prof. Dr. Jan Van Zundert, Multidisciplinair Pijncentrum - 2015